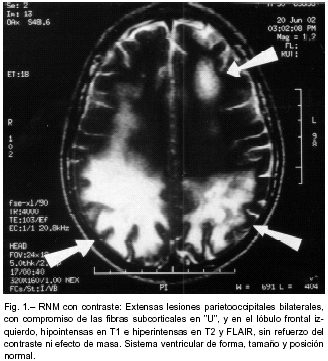
LMP (leucoencefalopatía multifocal progresiva)
Leucoencefalopatía multifocal progresiva (PML) es la enfermedad viral poco común del cerebro. Susceptibilidad a la infección ha sido identificada como un posible efecto secundario del tratamiento con natalizumab (Tysabri) .
La PML es causada por una mutación de un virus llamado virus JC, que normalmente se mantiene bajo control por el sistema inmune. Si el sistema inmunitario está seriamente afectada, por ejemplo, un fármaco inmunosupresor, como natalizumab, el virus puede causar un daño progresivo y la inflamación de la sustancia blanca del cerebro.
Aumenta el riesgo de LMP con la duración de los tratamientos. En abril de 2011 la Administración de Drogas Fedral (FDA) indicó que el riesgo fue de 0,3 por cada 1.000 pacientes durante los primeros dos años de tratamiento. Después de tres años, la tasa fue de 0,9 por 1.000.
Los fabricantes de natalizumab ha desarrollado una prueba que demostrará si alguien ha estado expuesto al virus JC. Si no es así, el riesgo de LMP es muy pequeña. Si las pruebas de que alguien positivo, el riesgo de LMP en desarrollo es mayor aunque todavía pequeño, y su condición necesita supervisión médica. A medida que el virus JC se pueden adquirir, los exámenes anuales que sean necesarios.
Como daña los nervios PML, algunos de sus síntomas son similares a los de la esclerosis múltiple, tales como debilidad , problemas visuales , del habla y problemas cognitivos . A pesar de una infección grave y potencialmente mortal, la conciencia del riesgo de LMP significa que las personas que reciben natalizumab son monitorizados para detectar signos de la infección y el tratamiento para retrasar o prevenir la progresión se puede iniciar con rapidez.
Tratamiento de la PML implica el intercambio de plasma en el que una serie de transfusiones de sangre natalizumab del cuerpo se ruboriza y le permite al sistema inmunológico para atacar la infección por el virus JC.
TEXTO ENLACE
________________________________________________________________________
 Leucoencefalopatía multifocal progresiva (LMP)
Leucoencefalopatía multifocal progresiva (LMP)¿Qué es?
La leucoencefalopatia multifocal progresiva (LMP) es una infección del cerebro que pone en peligro la vida y que puede aparecer en las personas que viven con el VIH. La causa el virus JC. JC son las iniciales del primer paciente al cual se le diagnosticó LMP. Es un poliomavirus, una familia de virus que también incluye al virus papiloma humano (VPH).
La palabra "progresiva" en LMP significa que la enfermedad empeora con el correr del tiempo, y que frecuentemente causa daños importantes en el cerebro. La palabra "multifocal" significa que el virus JC produce enfermedad en distintas partes del cerebro. La palabra "leucoencefalopatía" indica que la enfermedad afecta la materia blanca del cerebro. Más específicamente, el virus JC infecta las células del cerebro llamadas oligodendrocitos. Estas células son responsables por la creación de la mielina, una sustancia grasa que ayuda a proteger los nervios del cerebro. Si se pierde mucha mielina y no es reemplazada por los oligodendrocitos, los nervios se dañan y después de un tiempo dejan de funcionar correctamente.
Más del 85 por ciento de los adultos del munto se han infectado con el virus JC, usualmente durante la niñez. Sin embargo, el virus sólo se vuelve activo en personas con un sistema inmunológico debilitado, como las personas que están recibiendo una quimioterapia inmunosupresora contra el cáncer o las personas con el sistema inmunológico dañado debido al VIH. Antes del uso de una terapia combinada de medicamentos antirretrovirales (ARV), se estimaba que del 3 por ciento al 7 por ciento de las personas con SIDA desarrollaba LMP. Si bien normalmente se presenta en las personas con un recuento de células CD4 muy bajo (menos de 100), también se observa en personas VIH positivas con recuentos de células CD4 de hasta 500.
En los primeros años de la epidemia del SIDA, la LMP era casi siempre progresiva y fatal. La muerte ocurría, usualmente, entre cuatro meses y un año después de la aparición de los primeros síntomas. Si bien aún hoy en día, luego del diagnóstico de la LMP la enfermedad sigue siendo de progresión rápida y potencialmente mortal, las mejoras en nuestra capacidad para estabilizar al sistema inmunológico, usando los medicamentos para el VIH, han ayudado a la mejoría del pronóstico asociado a esta infección oportunista.
¿Cuáles son los síntomas de la LMP?
Los síntomas de la LMP incluyen desorientación mental, pérdida de la visión, trastornos del habla, ataxia (pérdida de la capacidad para coordinar movimientos), parálisis y coma. En raras ocasiones se pueden presentar convulsiones. Debido a que puede haber lesiones y daño nervioso en cualquier parte del cerebro, los síntomas iniciales pueden ser diferentes entre las personas que padecen la enfermedad.
¿Cómo se diagnostica la LMP?
Muchos de los síntomas de la LMP son similares a los observados en otras enfermedades relacionadas con el VIH (por ej.: toxoplasmosis, meningitis criptocócica y linfoma del sistema nervioso central). Por lo tanto, es importante determinar las causas exactas de estos síntomas para iniciar el tratamiento correcto.
El diagnóstico se basa en parte en los síntomas que se experimentan, en combinación con un análisis de los resultados de una resonancia magnética por imágenes (RM). Típicamente, las lesiones aparecen como manchas blancas u oscuras en la RM. La mayoría de los especialistas en cerebro pueden hacer un diagnóstico confiable en base a la revisación clínica y a la RM. Sin embargo, la forma más apropiada de diagnosticar la LMP es realizar una biopsia del cerebro. Para esto se necesita que un cirujano extraiga una muestra de tejido cerebral y la envíe a un laboratorio para su análisis. Sin embargo, una biopsia de cerebro puede ser peligrosa, especialmente para aquellas personas con el sistema inmunológico debilitado. También es posible diagnosticar la LMP mediante una resonancia magnética (RM) del cerebro y/o tratando de detectar el virus en el líquido que rodea la columna vertebral. Para ello es necesario realizar una punción lumbar (insertando una aguja en la parte inferior de la columna para extraer el líquido raquídeo que luego se analizará).
¿Cómo se trata la LMP?
Lamentablemente, no existen tratamientos que hayan probado ser eficaces para la LMP. Algunos pocos medicamentos han sido estudiados en los estudios clínicos, pero los resultados han sido desalentadores. Los ejemplos de tratamientos que han sido evaluados en los estudios clínicos incluyen: cystosine arabinoside (Cytosar-U, DepoCyt), topotecan (Hycamtin), cidofovir (Vistide), y dosis endovenosas altas de AZT (Retrovir). Algunos demostraron ser muy tóxicos para su uso, mientras que otros no lograron la mejoría de los síntomas ni aumentaron la supervivencia.
Los medicamentos cyproheptadine (Periactin) y mirtazapine (Remeron), usados típicamente para el control de los síntomas psicóticos como las alucinaciones y delirios, han sido estudiados con resultados alentadores en estudios de tubos de ensayo (es necesario hacer estudios clínicos para evaluar su eficacia y seguridad en humanos con LMP). También ha habido resultados alentadores con el uso de interferon-alfa (una medicación inyectable usada frecuentemente para el tratamiento de varias infecciones virales).
Aún sin la disponibilidad de tratamientos aprobados para la LMP, existen opciones alentadoras disponibles. Las terapias combinadas con medicamentos ARV mostraron ser muy beneficiosas para las personas VIH positivas con LMP. Debido a que las probabilidades de que se desarrolle LMP son mayores en aquellos con un sistema inmunológico débil (y que se comprobó que la terapia ARV mejoraba significativamente el recuento de células CD4 y el estado general del sistema inmunológico) es posible que las personas VIH positivas con LMP vivan más y que a veces, sus síntomas mejoren drásticamente. Sin embargo, un número significativo de personas en tratamiento ARV aún pueden desarrollar LMP y progreso de la enfermedad, pero nuevas evidencias sugieren que dichos individuos pueden beneficiarse al “intensificar” la terapia ARV al agregar otros medicamentos a los que el virus es sensible.
Muchos investigadores están de acuerdo en que las personas VIH positivas con LMP deben usar medicamentos para el VIH que puedan cruzar la "barrera hematoencefálica" (una capa protectora que recubre los vasos sanguíneos del cerebro para evitar que las toxinas la atraviesen). Con frecuencia, muchos de los análogos nucleósidos, especialmente AZT (Retrovir) y abacavir (Ziagen), y los no nucleósidos, particularmente nevirapine (Viramune), pueden atravesar fácilmente la barrera hematoencefálica, y se usan para tratar a personas con otras enfermedades cerebrales relacionadas con el VIH. Si AZT se usa para ayudar al tratamiento de la LMP, algunos expertos sugieren que se utilice una dosis diaria de 1.000 a 1.200 mg (el doble de la dosis normal de AZT).
Con la LMP, comúnmente se ha reportado el llamado síndrome inflamatorio de reconstitución inmunológica (SIRI), en el que el tratamiento antirretroviral puede exacerbar los síntomas de una enfermedad oportunista debido a una respuesta más fuerte del sistema inmunológico. Algunos proveedores de atención médica usan corticosteroides preventivos durante un corto período de tiempo cuando se comienza la terapia ARV en personas que han sido diagnosticadas con LMP.
¿Se puede prevenir la LMP?
Por el momento no. Pero dado que la supresión inmunológica tiene mucha influencia en el desarrollo de la LMP, la mejor forma para prevenirla es mantener el sistema inmunológico saludable. Esto incluiría empezar una terapia anti-VIH antes de que el sistema inmunológico se deteriore.
Hay algún tratamiento en desarrollo para la LMP?
Si estás interesado en participar en algún estudio clínico con nuevas terapias para el tratamiento o prevención de la LMP, existe una página interactiva dirigida disponible para averiguar acerca de los estudios clínicos es AIDSinfo.nih.gov, un sitio dirigido por los Institutos Nacionales de Salud de los Estados Unidos (National Institutes of Health). Dichas páginas tienen "especialistas en información sobre la salud", con los que te puedes comunicar llamando al número gratuito 1-800-HIV-0440 (1-800-448-0440).
No hay comentarios:
Publicar un comentario